Makulaforamen
Ein Makulaloch (MH) ein retinale Bruch häufig die Fovea beteiligt ist.
Ätiologie und Risikofaktoren [Bearbeiten | Quelltext bearbeiten]
Idiopathische Makulaforamens ist die häufigste Präsentation. Risikofaktoren sind Alter, Kurzsichtigkeit, Trauma oder Augenentzündung.
Allgemeine Pathologie [Bearbeiten | Quelltext bearbeiten]
Unterschiedliche Ergebnisse können abhängig von der Bühne des MH beobachtet werden. Residual kortikalen glasigen, Retinal glial und retinale Pigmentepithelzellen werden häufig auf der Netzhautoberfläche gefunden. Sie sind gedacht tangentiale Traktion auf der Fovea verursachen. Zystoides Ödem in der äußeren plexiformen und inneren Kernschichten und Ausdünnung der Photorezeptorschicht auch beobachtet werden kann.
Pathophysiologie [Bearbeiten | Quelltext bearbeiten]
Es wurde vermutet, dass MHs durch tangentiale Zugkraft verursacht wird, sowie anterioren posterioren Traktion des posterioren hyaloids auf der Parafovea. MHs sind als Komplikation einer hinteren Glaskörperablösung (PVD) in seinen frühesten Stadien festgestellt.
Es sind keine präventiven Maßnahmen für idiopathische MHs. Pars-plana-Vitrektomie wurde bei der Verhinderung MH Bildung wirksam zu sein nicht eindeutig gezeigt.
Geschichte [Bearbeiten | Quelltext bearbeiten]
Patienten mit MHs typischerweise im Alter von über 60 und Frauen sind häufiger betroffen. Eine sorgfältige Anamnese sollte für jede der oben genannten Risikofaktoren zu untersuchen, erhalten werden.
Die körperliche Untersuchung [Bearbeiten | Quelltext bearbeiten]
Spaltlampenuntersuchung mit besonderem Augenmerk auf die Makula ist wichtig bei der Beurteilung dieser Erkrankung (Abbildung 1). Die Watzke-Allen-Zeichen können durch einen dünnen glänzenden Lichtstrahl über den Bereich von Interesse als klinischen Test in Fällen eines vermuteten voller Dicken Makulaforamens verwendet werden. Der Patient würde einen „Bruch“ in dem Schlitzstrahl in Fällen eines positiven Tests wahrnehmen.
Eine sorgfältige Prüfung der zweite Auge wird auch empfohlen, da MHs bilateral sind in bis zu 30% der Patienten. [1] Ein besonderes Augenmerk sollte auf die vitreoretinalen Schnittstelle, involutional Makula Ausdünnung und retinalen Pigmentepithelzellen Fenster Defekte bezahlt werden, da diese Risikofaktoren für MH Entwicklung in anderen Auge sind. Patienten ohne PVD in anderen Auge haben ein mittleres Risiko (
15%) eines MH entwickeln, während Patienten mit einem PVD nur ein geringes Risiko für eine Entwicklung von MH.
Zeichen [Bearbeiten | Quelltext bearbeiten]
Je nach Stadium der MH kann ein subfoveal Lipofuszin-Farbfleck oder Ring zu beachten. In fortgeschrittenen Fällen wird ein teilweise oder vollständiger Dicke Makula Bruch beobachtet.
Symptome [Bearbeiten | Quelltext bearbeiten]
Metamorphopsien (Verzerrung des zentralen Sehens), Zentral Sehverlust oder Zentralskotom können gemeldet werden.
Die klinische Diagnose [Bearbeiten | Quelltext bearbeiten]
Stufe 1 MH oder drohender MH, zeigt einen Verlust der Fovea-Depression. A Stufe 1A ist eine Becherzellhyperplasie Loslösung einen Verlust der Fovea-Kontur und eine Lipofuscin farbener Flecks gekennzeichnet. Stufe A 1B eine Fovea-Ablösung durch einen Lipofuscin farbenen Ring gekennzeichnet.
Stufe 4 wird durch einen MH Stufe 3 MH mit einer kompletten posterioren Glaskörperabhebung und Weiss Ring gekennzeichnet.
Weitere Merkmale auf Prüfung beinhalten gelbe Ablagerungen an der Basis des Lochs, retinale Pigmentepithelzellen Veränderungen an der Basis des Lochs zu beachten, und epiretinalen Membran benachbart zu Loch.
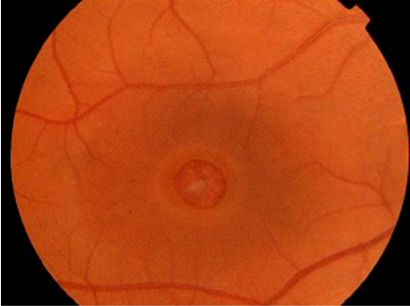
Abbildung 1: Klinisches Bild ein volles Dickes Makulaloch mit einer gräulichen macular Felge andeutend subretinaler Flüssigkeit zeigt. Man beachte die retinalen Pigmentepithelzellen Veränderungen an der Basis des Lochs.
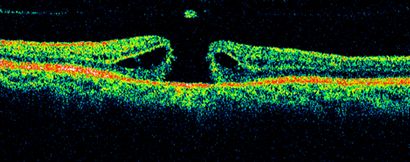
Abbildung 2: Optical Coherence Tomography Bild eines Makulaforamens mit einem darüber liegenden operculum. Die klassische „Amboss-förmige“ Deformierung der Ränder der Netzhaut ist zu beachten, aufgrund intraretinale Ödem.
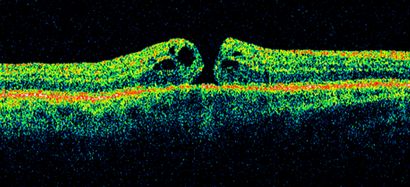
Abbildung 3: Eine kleine voller Dicke Makulaforamens on Optical Coherence Tomography mit intraretinale und subretinaler Flüssigkeit.
Diagnoseverfahren [Bearbeiten | Quelltext bearbeiten]
Fluorescein-Angiographie zeigt ein Hyperfluoreszenz-Muster in Übereinstimmung mit einem Übertragungsfehler durch den Verlust von Xanthophyll an der Basis des MH. Diese Studie ist in der Regel nicht notwendig für die Diagnose oder Management.
Labortest [Bearbeiten | Quelltext bearbeiten]
Keine Labortests sind bei der idiopathischen MHs angegeben.
Differentialdiagnose [Bearbeiten | Quelltext bearbeiten]
Das klinische Erscheinungsbild eines MH ist ziemlich ausgeprägt. Jedoch epiretinalen Membran mit einem pseudohole, lamellar Loch und vitreomakuläre Traktion muss ebenfalls berücksichtigt werden. Zystoides Makulaödem, subfoveal Drusen, Retinitis centralis serosa oder Erwachsenen-Best-Krankheit ist auch in der Differentialdiagnose einer Stufe 1 MH.
Allgemeine Behandlung [Bearbeiten | Quelltext bearbeiten]
Die klinische Phase und Dauer des MH ist das wichtigste Thema in der Verwaltung dieses Unternehmens.
Medikamentöse Therapie [Bearbeiten | Quelltext bearbeiten]
Keine medizinische Therapie ist bei der idiopathischen MHs angegeben. Stufe 1 MH kann jedoch beachtet wird konservativ etwa 50% Wahrscheinlichkeit von spontaner Schließung gegeben.
Medizinische Follow-up [Bearbeiten | Quelltext bearbeiten]
Chirurgie [Bearbeiten | Quelltext bearbeiten]
Chirurgie umfasst eine Pars Plana Vitrektomie Verfahren mit Tamponade. Dies kann mit oder ohne Abschälen der Membrana limitans interna erfolgen. Eine Anzahl verschiedener Instrumente können verwendet werden, einschließlich der Entfernung intraokulare Zange zu erleichtern, nehmen, diamant bestäubt Instrumente sowie andere Instrumente.
Operationstechnik wird seit vielen Jahren diskutiert. Während die meisten vitreoretinalen Chirurgen einig, dass Tamponade wichtig ist, ist die Art der Tamponade und Dauer der postoperativen Positionierung diskutiert. Die Bedeutung der Membrana limitans interna mit oder ohne Färbung Abschälen wurde ebenfalls diskutiert.
Chirurgische Follow-up [Bearbeiten | Quelltext bearbeiten]
Die Follow-up ist ähnlich für die meisten Augen folgenden Pars Plana Vitrektomie Chirurgie. Es ist wichtig, dass die Patienten die Bedeutung der postoperativen Positionierung zu verstehen. Während die Dauer der Positionierung diskutiert wurde, raten die meisten vitreoretinalen Chirurgen Positionierung der Rate der Lochverschluss zu verbessern. Die Sehschärfe Verbesserung tritt nicht sofort bei einigen Patienten. Dies ist stark abhängig von den präoperativen Merkmalen, die Dauer des MH, sowie anderen Faktoren.
Komplikationen [Bearbeiten | Quelltext bearbeiten]
Prognose [Bearbeiten | Quelltext bearbeiten]
Die visuellen Ergebnisse Pars Plana Vitrektomie folgenden sind sehr günstig. Im Allgemeinen, desto besser die präoperative Sehschärfe führt zu einer besseren postoperativen Sehschärfe. Allerdings Augen mit schlechter präoperative Sehschärfe oft erleben Sie die größte postoperative Verbesserung.
- ↑ McDonnell PJ, Fein SL, Hillis AI. Klinische Symptome der idiopathischen Makulazysten und Löcher. Am J Ophthalmol 1982; 93 (6): 777-86.